Regulação Sistemas Reprodutores
📧
- Faculdade de Ciências da Universidade de Lisboa
Referência Moreira, C., (2015) Regulação Sistemas Reprodutores, Rev. Ciência Elem., V3(3):167
DOI http://doi.org/10.24927/rce2015.167
Palavras-chave estrogénios; espermatozoides; progesterona; estrogénio;
Resumo
A reprodução, na espécie humana, é controlada pelo sistema nervoso e hormonal através da interação do complexo hipotálamo-hipófise e gónadas. O hipotálamo encontra-se ligado ao lobo posterior da hipófise e produz hormonas – hormonas hipotalâmicas – que estimulam a hipófise. A hipófise, ou pituitária, é uma glândula endócrina situada na base do encéfalo, na “sela turca”. As gonadrotopinas, hormonas produzidas na hipófise, controlam a síntese da maior parte das hormonas produzidas nas gónadas. As hormonas segregadas pelas gónadas são de natureza esteroide e podem ser agrupadas em três grandes grupos: androgénios, estrogénios e progestinas produzidas quer pelo homem quer pela mulher.
Controlo hormonal no homem
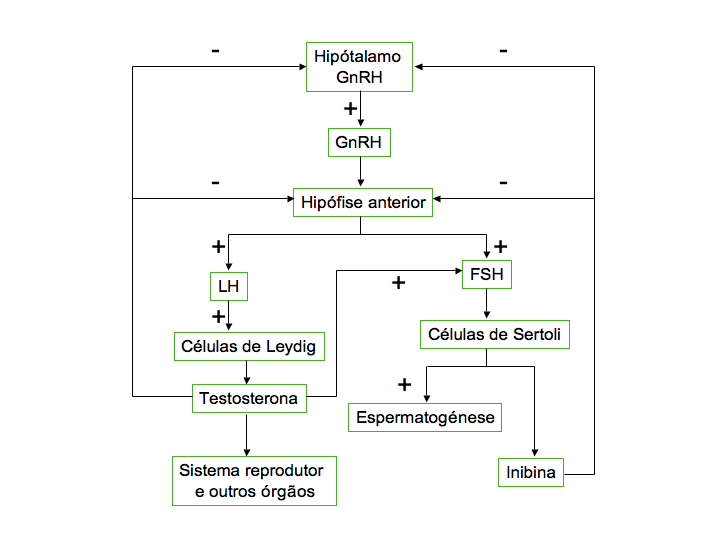
Ainda durante o desenvolvimento embrionário, há produção de testosterona, a principal hormona masculina. Esta hormona é produzida pelas células de Leydig nos testículos por ação da hormona hipofisária lúteo-estimulina LH (hormona luteinizante , do inglês luteinizing hormone), responsável pelo desenvolvimento e diferenciação dos órgãos sexuais. A partir da puberdade, os níveis de testosterona aumentam, tendo como consequência o desenvolvimento dos órgãos sexuais primários (aumento do tamanho do pénis dos testículos, das vesículas seminais, da próstata e dos epidídimos) e dos caracteres sexuais secundários (aumento da pilosidade, mudança de voz, aumento da massa muscular e crescimento em geral) e início da espermatogénese.
A espermatogénese durará de forma ininterrupta o resto da vida e os níveis de testosterona no sangue são regulados pelo funcionamento do complexo hipotálamo-hipófise, num mecanismo de feedback negativo (retroação ou retroalimentação negativa). As hormonas gonadotrópicas, segregadas pela hipófise, regulam o funcionamento testicular, quer ao nível da espermatogénese quer da produção de testosterona. Destas hormonas destacam-se a folículo-estimulina (FSH, do inglês ‘folicle-stimulating hormone’) e a LH. O hipotálamo, por seu lado, produz as designadas hormonas de libertação (RH ou GnRH, do inglês ‘releasing hormone’ ou ‘gonadotropin-releasing hormone’), que atuam na hipófise estimulando a produção da FSH e LH.
Este mecanismo de feedback negativo é induzido quando a testosterona atinge valores de concentração elevados no sangue, reduzindo ou inibindo a libertação de GnRH pelo hipotálamo, que por sua vez fará diminuir a produção, na hipófise, de LH e FSH. A redução dos níveis destas hormonas no sangue faz diminuir a secreção de testosterona, o que leva a um novo aumento de produção de GnRH. Nas células de Sertoli é produzida a inibina, que participa no controlo da produção hormonal do complexo hipotálamo-hipófise. Níveis elevados desta hormona inibem o funcionamento do hipotálamo, diminuindo a produção de GnRH e, consequentemente, a produção das hormonas hipofisárias, FSH e LH, reduzindo os níveis de testosterona no sangue.
Os níveis hormonais no sangue são mantidos relativamente constantes através dos mecanismos de feedback permitindo um funcionamento equilibrado do sistema reprodutor masculino.
Controlo hormonal na mulher
A regulação hormonal na mulher é muito diferente e mais complexa que a do homem. Na mulher, o desenvolvimento embrionário dos órgãos sexuais primários é estimulado pelos estrogénios. Já na puberdade os estrogénios são responsáveis pelo desenvolvimento dos caracteres sexuais secundários, tais como o desenvolvimento e manutenção das glândulas mamárias, crescimento geral e regulação do ciclo sexual.
O sistema reprodutor feminino funciona pelo sincronismo de dois ciclos: o ciclo ovárico e o ciclo uterino (ou ciclo menstrual). Ao contrário da espermatogénese, a oogénese e fenómenos associados ocorrem em ciclos periódicos de cerca de 28 dias, desde a puberdade à menopausa.
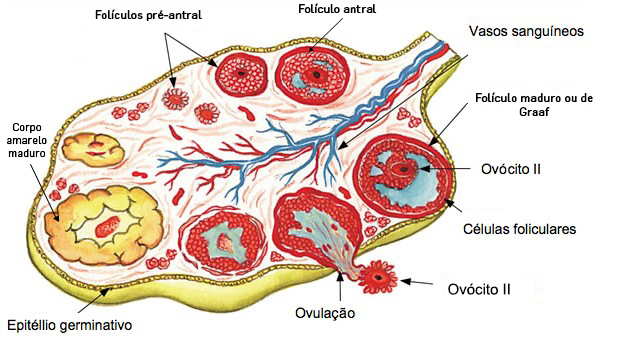
O ciclo ovárico de evolução de um folículo, ocorre em duas fases distintas separadas pela ovulação, a fase folicular e a fase luteínica, influenciado pelas hormonas hipofisárias FSH e LH. Na fase folicular, alguns folículos primordiais (cerca de 15-20) desenvolvem-se, mas normalmente apenas um atinge a maturação enquanto os restantes degeneram. Após a ovulação, a fase luteínica inicia-se com a formação do corpo lúteo, que regride na ausência de fecundação
O ciclo uterino (ou menstrual), como o próprio nome o indica, está relacionado com modificações ao nível do endométrio no útero. Induzidas pelas hormonas ováricas, as modificações do endométrio, subdividem-se em três fases: fase menstrual, fase proliferativa e fase secretora. Caso não ocorra fecundação no ciclo anterior, na fase menstrual, o corpo lúteo atrofia, inibindo a produção de progesterona e estrogénio, o que provocará a desagregação da maior parte da camada funcional do endométrio, com ocorrência de hemorragias. Estas hemorragias em conjunto com os restos da mucosa, designados por menstruação, formam um fluxo que perdura cerca de 5 dias. Na fase proliferativa, entre o 5º e o 14º dias ocorre uma proliferação das células do endométrio. A mucosa regenera e vasculariza-se até atingir cerca de 6 mm de espessura. Esta fase ocorre em simultâneo com a fase folicular do ciclo ovárico. Após a ovulação, e terminada a fase proliferativa segue-se a fase secretora que ocorre em simultâneo com a fase luteínica do ciclo ovárico. Nesta fase o endométrio, altamente vascularizado, atinge a sua máxima espessura (cerca de 8 mm) e desenvolve glândulas que segregam um muco rico em glicogénio.
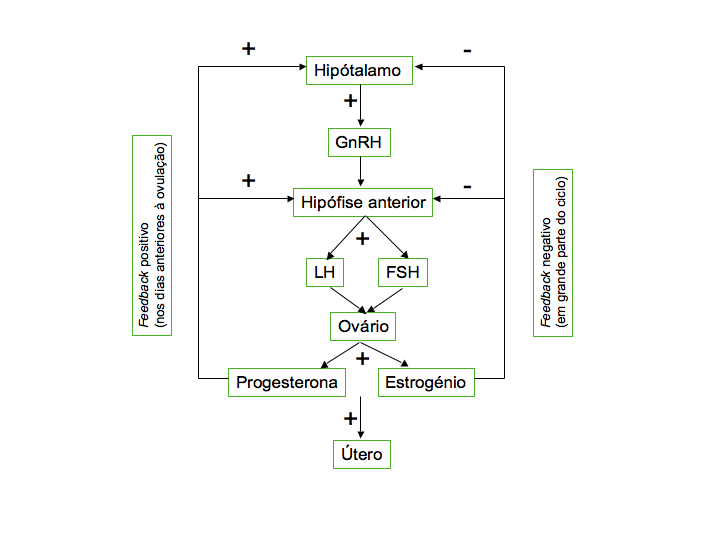
A regulação hormonal dos dois ciclos ocorre de forma a que o crescimento do folículo e a ovulação estejam sincronizados com a preparação do endométrio para uma potencial implantação de um embrião em caso de fecundação do óvulo, utilizando de mecanismos de feedback negativo e positivo, que envolvem hormonas hipotalâmicas (RH ou GnRH), hipofisárias (LH e FSH) e ováricas (estrogénios e progesterona). Podemos dividir o ciclo sexual em 3 fases para simplificar a sua compreensão: fase pré-ovulatória, fase ovulatória e fase pós-ovulatória.
Fase pré-ovulatória: em cada ciclo sexual que se inicia, o hipotálamo segrega a hormona GnRH, que vai induzir a produção, na hipófise, de pequenas quantidades das hormonas LH e FSH. As células dos folículos primordiais imaturos com recetores ativos para a FSH, mas não para a LH, são estimulados e crescem libertando estrogénio. O aumento dos níveis de estrogénio no sangue inibe a libertação de GnRH (ao nível do hipotálamo), que, por sua vez, inibe a produção das hormonas hipofisárias, por um mecanismo de feedback negativo. A maturação dos folículos em desenvolvimento, acelerada pela FSH durante a fase folicular, provoca um grande aumento na quantidade de estrogénio devido ao aumento das células foliculares. O efeito do estrogénio depende da sua concentração: em pequena quantidade inibe a secreção de gonadotropinas (LH e FSH) – feedback negativo, em grandes quantidades, pelo contrário, estimula a sua secreção, via ação hipotalâmica com produção de GnRH – feedback positivo.
Fase ovulatória: os folículos possuem, agora, recetores para a hormona LH. O pico de concentração de LH, causado pela elevada concentração de estrogénio, promove a ovulação e a libertação do oócito II como consequência do rompimento do folículo ovárico
Fase pós-ovulatória: as células foliculares que restam no ovário pós-ovulação, na presença da LH, transformam-se no corpo lúteo (ou amarelo). O corpo lúteo, durante a fase luteínica do ciclo ovárico, segrega estrogénio e progesterona, que exercem um feedback negativo no complexo hipotálamo-hipófise, inibindo a produção de GnRH, FSH e LH. Na ausência de fecundação, o corpo lúteo acaba por se desintegrar, ficando uma pequena cicatriz na parede do ovário. O atrofio do corpo lúteo provoca uma abrupta redução dos níveis das hormonas ováricas, que anula o efeito inibidor sobre o complexo hipotálamo-hipófise. Esta queda abrupta dos níveis hormonais causa a desagregação do endométrio – fase menstrual. Anulada a inibição a hipófise reinicia a segregação de FSH em quantidade suficiente para estimular o crescimento de novos folículos no ovário, dando início à fase folicular de um novo ciclo ovárico.
O colo do útero possui glândulas secretoras de muco cervical, substância alcalina que protege a entrada do útero contra corpos estranhos. No início da foliculogénese (evolução dos folículos), o muco cervical é espesso e dificilmente penetrável pelos espermatozoides. Na fase final, com o aumento da concentração de estrogénios o muco cervical fica mais fluído, facilitando a passagem dos espermatozoides e da fecundação.
Quando o funcionamento cíclico dos ovários e do útero para por esgotamento dos folículos ováricos (menopausa), para também a produção das hormonas ováricas (progesterona e estrogénio).
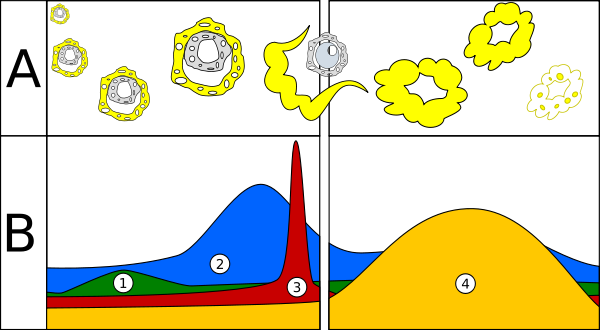
A – desenvolvimento de folículos; B – níveis hormonais (1. FSH, 2. Estrogénio, 3. LH, 4. Progesterona). A interrupção corresponde ao período de ovulação.
Este artigo já foi visualizado 15108 vezes.



